Einleitung: Gesundheitsförderung und Krankheitsprävention
Salutogenese vs. Pathogenese
Herzlich willkommen im Bereich der Selbstfürsorge! Während wir im Einsatz meist pathogenetisch denken (Was macht den Patienten krank?), konzentriert sich die Gesundheitsförderung auf die Salutogenese nach Aaron Antonovsky. Hier lautet die Frage: Was hält den Menschen gesund, trotz der massiven Belastungen durch Schichtdienst, schwere Lasten und psychischen Stress? Gesundheit wird hier nicht als Zustand, sondern als dynamischer Prozess auf einem Kontinuum verstanden.
1. Gesundheitsförderung: Ressourcen stärken
Gesundheitsförderung setzt an den Schutzfaktoren an. Das Ziel ist die Stärkung des sogenannten Kohärenzgefühls (Sense of Coherence).
- Verstehbarkeit: Die Fähigkeit, die Belastungen des Dienstes (z.B. den Tod eines Patienten) einzuordnen und als strukturiert wahrzunehmen.
- Handhabbarkeit: Das Vertrauen in die eigenen Fähigkeiten und Ressourcen (z.B. Teamunterstützung, Ausrüstung), um die Anforderungen zu bewältigen.
- Sinnhaftigkeit: Das Gefühl, dass die Arbeit im Rettungsdienst eine lohnenswerte Investition von Energie ist.
- Verhältnisprävention: Maßnahmen des Arbeitgebers, wie ergonomische Tragesysteme (z.B. elektrische Fahrtragen) oder gesunde Verpflegungsmöglichkeiten an der Wache.
2. Krankheitsprävention: Risiken minimieren
Prävention zielt darauf ab, spezifische Krankheiten oder Unfälle zu verhindern, bevor sie entstehen oder schlimmer werden. Wir unterteilen dies in 3 Stufen.
- Primärprävention: Vorbeugung der Entstehung von Krankheiten. Beispiele: Impfungen gegen Hepatitis B, Rückenschule zur Vermeidung von Bandscheibenvorfällen, Tragen von PSA zum Infektionsschutz.
- Sekundärprävention: Früherkennung von Krankheiten in einem symptomlosen Stadium. Beispiele: Regelmäßige arbeitsmedizinische Untersuchungen (G 42), Check-ups beim Kardiologen für Rettungsdienstpersonal über 40 Jahre.
- Tertiärprävention: Verhinderung der Verschlimmerung oder von Folgeschäden einer bereits bestehenden Krankheit. Beispiele: Wiedereingliederung nach einem Burnout oder Rehabilitation nach einer Knieoperation.
3. Veränderungen im Gesundheitsverhalten
Wissen allein führt selten zur Tat. Um das Gesundheitsverhalten nachhaltig zu ändern, nutzen wir oft das Transtheoretische Modell (TTM).
- Phase 1 (Sorglosigkeit): Der Sanitäter raucht 20 Zigaretten am Tag und sieht kein Problem darin.
- Phase 2 (Bewusstwerdung): Man erkennt nach dem Treppensteigen in den 5. Stock: "Ich sollte vielleicht aufhören."
- Phase 3 (Vorbereitung): Man kauft Nikotinpflaster und setzt ein Datum für den Rauchstopp fest.
- Phase 4 (Handlung): Die erste Woche ohne Zigarette im Dienst beginnt.
- Phase 5 (Aufrechterhaltung): Das neue Verhalten (Nichtrauchen) wird über 6 Monate beibehalten.
- Phase 6 (Stabilisierung): Das Rückfallrisiko sinkt; das gesunde Verhalten ist in die Identität integriert.
4. Spezifische Belastungen im Rettungsdienst
Die Prävention muss die besonderen Gegebenheiten unseres Alltags berücksichtigen.
- Zirkadiane Rhythmik: Schichtarbeit stört den Schlaf-Wach-Rhythmus. Prävention bedeutet hier: Powernapping (max. 20 Minuten), Verzicht auf schwere Mahlzeiten nachts um 3 Uhr und Abdunkelung des Schlafzimmers am Tag.
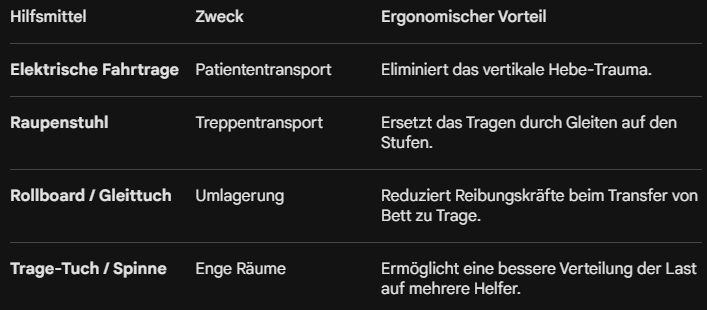
- Physische Lasten: Das Heben von Patienten ist die Hauptursache für Dienstunfähigkeit. Die Nutzung von Hilfsmitteln (Raupenstuhl, Tragetuch) muss zur Routine werden, auch wenn es "schnell gehen muss".
- Psychische Resilienz: Die Prävention von Traumatisierungen erfolgt durch strukturiertes Debriefing und den Abbau des "Helden-Mythos" – Reden über Belastungen ist kein Zeichen von Schwäche, sondern von Professionalität.
💡 MERKE:
Gesundheitsförderung stärkt Ressourcen (Salutogenese); Prävention bekämpft Risiken. Das Kohärenzgefühl ist der Schlüssel zur psychischen Gesundheit im Stressberuf. Verhaltensänderung ist ein Prozess in 6 Phasen; Rückfälle sind Teil des Lernweges. Die eigene Fitness und Ernährung sind keine Privatsache, sondern Teil der professionellen Einsatzbereitschaft.
Literatur und Quellen für dieses Modul
- Bundeszentrale für gesundheitliche Aufklärung [BZgA] (2024). Leitbegriffe der Gesundheitsförderung und Prävention.(Anmerkung: Das offizielle Glossar zur Definition der Ebenen und Konzepte im deutschen Gesundheitssystem).
_____________________________________________________________________________________
Einleitung: Schutzfaktoren und Stressbewältigung
1. Professionalität als Schutzfaktor (Die emotionale Firewall)
Professionalität ist weit mehr als das Beherrschen von Algorithmen. Sie ist eine innere Haltung, die als "Schutzmantel" fungiert.
- Die professionelle Distanz: In der Uniform bist du in deiner Rolle als Notfallsanitäter. Das Leid des Patienten ist ein fachliches Problem, das du lösen musst, kein privates Schicksal, das du teilen sollst. Diese Trennung von Person und Funktion schützt vor emotionaler Überwältigung.
- Rollensicherheit: Wenn du genau weißt, was deine Aufgabe ist, sinkt die Unsicherheit. Klarheit in der Struktur verhindert, dass dich das Chaos an der Einsatzstelle persönlich angreift.
- Fehlerkultur: Professionalität bedeutet auch, Fehler als Lernchancen zu begreifen. Ein reflektierter Umgang mit Misserfolgen verhindert das Entstehen von nagenden Schuldgefühlen.
2. Stressmanagement und Stressbewältigung
Stress ist im Rettungsdienst unvermeidbar, aber seine Wirkung auf deinen Körper ist steuerbar. Wir nutzen das Modell der 3 Säulen des Stressmanagements nach Gert Kaluza.

3. Ausbildung als schützender Faktor (Wissen ist Sicherheit)
Deine 3-jährige Ausbildung ist dein wichtigstes Werkzeug zur Angstreduktion. Kompetenz ist der direkte Gegenspieler von Stress.
- Das Kompetenz-Gefühl: Wer weiß, was er tut, empfindet eine Situation als handhabbar (Salutogenese). Das Gefühl von Kontrollverlust, der Haupttreiber für Stress, wird durch fundiertes Wissen minimiert.
- Simulationstraining: Durch das wiederholte Üben von kritischen Situationen (z.B. Reanimation eines Säuglings) werden Handlungsabläufe automatisiert. Im Ernstfall greift das Gehirn auf diese "Skripte" zurück, was die kognitive Last massiv senkt.
- Fachliche Souveränität: Die Fähigkeit, Maßnahmen begründen zu können (Evidenzbasierung), schützt vor dem Stress durch Kritik von außen (z.B. durch Angehörige oder Klinikarzt).
4. Die Bedeutung des sozialen Netzwerks
Niemand ist eine Insel – schon gar nicht im Rettungsdienst. Deine sozialen Kontakte sind das Sicherheitsnetz, das dich auffängt.
- Die "Wachfamilie": Deine Kollegen erleben denselben Wahnsinn wie du. Das informelle Gespräch nach dem Einsatz ("Abhitzen") ist oft effektiver als jede formale Therapie. Man versteht sich ohne Worte.
- Externes Netzwerk: Freunde und Familie außerhalb des Rettungsdienstes sind essenziell, um die Bodenhaftung zu behalten. Sie erinnern dich daran, dass die Welt nicht nur aus Blaulicht und Notfällen besteht.
- PSNV-E (Kollegiale Hilfe): Das Wissen, dass speziell geschulte Kollegen nach extrem belastenden Einsätzen bereitstehen, wirkt bereits im Vorfeld entlastend. Es nimmt die Angst vor der psychischen Überlastung.
💡 MERKE:
Professionalität bedeutet, das Leid am Patienten zu lassen und nicht mit nach Hause zu nehmen.
Stressmanagement funktioniert auf drei Ebenen: Das Problem lösen, die Einstellung ändern oder den Körper beruhigen.
Ausbildung ist dein bester Schutz vor Kontrollverlust; Kompetenz frisst Panik.
Dein soziales Netzwerk ist die wichtigste Ressource zur Regeneration; pflege Kontakte außerhalb der "Blaulicht-Blase".
_____________________________________________________________________________________
Einleitung: Selbstmanagement und Ressourcenpflege
1. Ausgleich zum Berufsalltag: Die Entkopplung
Der Rettungsdienst ist ein "Hoch-Reiz-Beruf". Ein effektiver Ausgleich dient dazu, das Nervensystem aus dem Sympathikus-Modus (Kampf oder Flucht) zurück in den Parasympathikus-Modus (Erholung) zu führen.
- Physischer Ausgleich: Sport ist essenziell, um die im Einsatz ausgeschütteten Stresshormone wie Cortisol und Adrenalin abzubauen. Krafttraining schützt zudem den Rücken vor den Belastungen durch das Tragen von Patienten, die oft über 100 Kilogramm wiegen.
- Mentale Trennung: Rituale beim Schichtwechsel (zum Beispiel das bewusste Ablegen der Uniform an der Wache) helfen dabei, die Rolle des Retters hinter sich zu lassen. Hobbies außerhalb der "Blaulicht-Blase" verhindern, dass sich das gesamte Leben nur noch um Notfälle dreht.
- Schlafhygiene: Da Schichtarbeit den Biorhythmus massiv stört, ist die Qualität des Schlafs entscheidend. Das Abdunkeln des Zimmers und der Verzicht auf blaues Licht (Smartphone) vor dem Schlafen sind nach einer Nachtschicht Pflicht.
2. Intervision und Supervision: Professionelle Psychohygiene
Niemand sollte die Last belastender Einsätze allein tragen. Wir nutzen strukturierte Formate, um Erlebtes zu verarbeiten.
- Intervision (Kollegiale Beratung): Ein Treffen auf Augenhöhe innerhalb des Teams. Hier werden Fälle ohne externe Leitung besprochen. Der Vorteil ist das hohe gegenseitige Verständnis ("Wir wissen, wie das ist"). Die Gefahr ist jedoch, dass sich falsche Routinen oder kollektive Frustration verfestigen.
- Supervision: Hier leitet ein externer Experte (Psychologe oder Coach) die Sitzung. Er bringt die nötige Distanz mit, um blinde Flecken im Team oder in der eigenen Persönlichkeit aufzudecken. Supervision ist besonders nach schwerwiegenden Ereignissen oder bei schwelenden Teamkonflikten das Mittel der Wahl.
3. Gesunde Ernährung im Schichtdienst
Die "Currywurst-Pommes-Falle" ist der größte Feind der langfristigen Einsatzfähigkeit. Ernährung im Dienst erfordert taktische Planung.
- Meal Prepping: Wer sein Essen selbst mitbringt, entgeht dem Zwang, sich nachts an der Tankstelle oder beim Fast-Food-Riesen zu versorgen.
- Blutzuckerspiegel: Komplexe Kohlenhydrate (Vollkorn) und Proteine halten den Blutzuckerspiegel stabil. Das verhindert das "Suppenkoma" oder den plötzlichen Leistungsabfall (Hypoglykämie) während eines langen Einsatzes.
- Nachtverpflegung: Zwischen 2 Uhr und 4 Uhr morgens ist die Verdauungsleistung des Körpers auf einem Minimum. Hier sollten nur leichte Snacks (Nüsse, Obst) statt schwerer Mahlzeiten konsumiert werden.
4. Umgang mit Sucht- und Genussmitteln
Im Rettungsdienst besteht ein erhöhtes Risiko für maladaptive (ungesunde) Bewältigungsstrategien.
- Koffein: Die Halbwertszeit von Koffein beträgt ca. 6 Stunden. Wer um 3 Uhr morgens den letzten starken Kaffee trinkt, blockiert seine Schlafqualität am Vormittag massiv. Koffein sollte gezielt als Werkzeug und nicht als Dauergetränk eingesetzt werden.
- Nikotin: Es wirkt kurzfristig entspannend, erhöht aber langfristig den Blutdruck und die Stressanfälligkeit des Herz-Kreislauf-Systems.
- Alkohol: Ein gefährlicher Mythos ist der "Absacker" zum Einschlafen. Alkohol stört die REM-Schlafphasen massiv; der Körper regeneriert nicht, und die psychische Verarbeitungsleistung sinkt.
- Andere Suchtmittel: Der Zugang zu Medikamenten im Rettungsdienst erfordert eine extrem hohe moralische Integrität. Medikamentenmissbrauch zur Leistungssteigerung oder Beruhigung ist das Ende jeder beruflichen Karriere.
💡 MERKE:
Sport baut Stresshormone ab und schützt den Bewegungsapparat. Intervision hilft im Team; Supervision bietet den nötigen Blick von außen. Essen im Dienst muss geplant werden; vermeide schwere Kost in der biologischen Tiefphase (Nacht).Koffein und Alkohol sind keine Problemlöser, sondern stören die lebensnotwendige Regeneration. Die eigene Gesundheit ist ein Teil deiner professionellen Verantwortung gegenüber dem Patienten.
Literatur und Quellen für dieses Modul
- Deutsche Gesetzliche Unfallversicherung [DGUV] (2022). Gesundheitsförderung im Rettungsdienst: Belastungen senken, Ressourcen stärken (DGUV Information 205-037).(Anmerkung: Die zentrale Richtlinie für Arbeitssicherheit und Gesundheitsschutz, die explizit auf Ernährung und psychische Entlastung im Rettungswesen eingeht).
_____________________________________________________________________________________
Einleitung: Physische Resilienz und Ergonomie im Rettungsdienst
1. Lebensrhythmus und Wechselschichtdienst
Der Mensch ist biologisch ein tagaktives Wesen. Der Schichtdienst zwingt uns, gegen die zirkadiane Rhythmik zu arbeiten, was massiven Stress für das endokrine System bedeutet.
- Hormonelle Desynchronisation: Nachts sinkt die Körpertemperatur und die Melatoninausschüttung steigt. Wenn wir dann unter Blaulicht und Adrenalin Höchstleistungen erbringen, gerät der Cortisolhaushalt aus den Fugen.
- Schlafstrategien: Nach einer Nachtschicht ist "Social Jetlag" die größte Gefahr. Effektive Erholung erfordert eine konsequente Abdunkelung des Zimmers und eine Temperatur von ca. 18 Grad Celsius, um den Körper in den Ruhemodus zu zwingen.
- Ernährungstaktik: Wer nachts schwere Mahlzeiten zu sich nimmt, belastet die Verdauung, die sich eigentlich im Sparmodus befindet. Dies führt langfristig zu Stoffwechselstörungen und Adipositas.
2. Stärkung der körperlichen Fitness
Notfallsanitäter sind "taktische Athleten". Die körperliche Leistungsfähigkeit ist keine Option, sondern eine berufliche Notwendigkeit für die Patientensicherheit.
- Kraftausdauer: Wir benötigen keine Maximalkraft für einen einmaligen Kraftakt, sondern die Fähigkeit, über 12 Stunden hinweg präzise Handgriffe zu leisten, auch wenn die Beine zittern.
- Core-Stabilität: Die Rumpfmuskulatur ist der natürliche Schutzgürtel für deine Bandscheiben. Ein gezieltes Training der transversalen Bauchmuskulatur und der Rückenstrecker ist wichtiger als ein dicker Bizeps.
- Flexibilität: Verkürzte Sehnen und Muskeln (oft durch langes Sitzen im Rettungswagen) erhöhen das Verletzungsrisiko bei plötzlichen Belastungen. Dynamisches Dehnen gehört zum Dienstbeginn wie der Fahrzeugcheck.
3. Rückenschonendes Arbeiten (Ergonomie)
Die Wirbelsäule ist ein Wunderwerk der Statik, aber sie hasst Scherkräfte und asymmetrische Belastungen.
- Das Heben aus den Beinen: Die Oberschenkelmuskulatur ist um ein Vielfaches stärker als die Rückenmuskulatur. Der Rücken bleibt beim Anheben immer gerade (Lordose beibehalten).
- Nutzung technischer Hilfsmittel: Ein moderner Rettungswagen verfügt über elektrische Fahrtragen, die das Heben von 200 Kilogramm auf Knopfdruck übernehmen. Jedes Mal, wenn du aus falschem Stolz auf diese Technik verzichtest, zahlst du mit deiner Gesundheit.
- Team-Koordination: Schwere Lasten werden niemals "auf 3" ohne vorherige Absprache gehoben. Klare Kommandos verhindern ruckartige Bewegungen, die zu Bandscheibenvorfällen führen.
- Patientennähe: Je weiter die Last vom Körperschwerpunkt entfernt ist, desto größer ist die Hebelwirkung auf die Lendenwirbel L4 und L5. Wir arbeiten immer so nah wie möglich am Patienten.
4. Hilfsmittel im Überblick
💡 MERKE:
Der Schichtdienst ist ein physiologischer Ausnahmezustand; Schlafhygiene ist dein wichtigstes Medikament.
Dein Rücken verzeiht vieles, aber asymmetrisches Heben aus dem Stand ist sein Ende.
Nutze konsequent alle technischen Hilfsmittel, auch wenn der Weg kurz erscheint.
Werde zum taktischen Athleten: Core-Stabilität schützt dich vor der Frührente.
Literatur und Quellen für dieses Modul
- Deutsche Gesetzliche Unfallversicherung [DGUV] (2022). Rückengerechtes Arbeiten im Rettungsdienst (DGUV Information 205-037). (Anmerkung: Die zentrale Richtlinie zur Unfallverhütung und Ergonomie, die verbindliche Techniken für das Bewegen von Patienten vorgibt).
_____________________________________________________________________________________
Einleitung: Infektionsprävention und Arbeitgeberpflichten
Der unsichtbare Gegner
Herzlich willkommen im Bereich der Mikrobiologie und des Arbeitsschutzes! Während wir uns vor schweren Lasten und Verkehrsunfällen schützen, übersehen wir oft die Gefahren, die im Mikrometer-Bereich lauern. Eine Nadelstichverletzung oder das Einatmen von infektiösen Aerosolen kann eine Karriere beenden, bevor sie richtig begonnen hat. Infektionsschutz ist daher ein duales System: Deine persönliche Disziplin trifft auf die strukturellen Schutzmaßnahmen deines Arbeitgebers.
1. Maßnahmen zur Infektionsvorbeugung (Eigenschutz)
Die persönliche Schutzausrüstung (PSA) und die Standardhygiene sind deine erste Verteidigungslinie.
- Händehygiene: Die Händedesinfektion ist die wichtigste Einzelmaßnahme. Wir folgen den 5 Momenten der Weltgesundheitsorganisation (vor Patientenkontakt, vor aseptischen Tätigkeiten, nach Kontakt mit potenziell infektiösen Materialien, nach Patientenkontakt, nach Kontakt mit der unmittelbaren Patientenumgebung). Einwirkzeiten von meist 30 Sekunden müssen zwingend eingehalten werden.
- Barriere-Maßnahmen: Einmalhandschuhe schützen vor direktem Kontakt mit Körperflüssigkeiten. Bei Verdacht auf Tröpfcheninfektionen (zum Beispiel Influenza oder Tuberkulose) ist das Tragen einer FFP 2 oder FFP 3 Maske für das Team und ein chirurgischer Mund-Nasen-Schutz für den Patienten obligatorisch.
- Flächendesinfektion: Nach jedem Transport muss der Patientenraum des Rettungswagens desinfiziert werden. Wir unterscheiden zwischen der laufenden Desinfektion (Wischdesinfektion) und der Schlussdesinfektion bei hochinfektiösen Lagen.
2. Maßnahmen des Arbeitgebers (Die Fürsorgepflicht)
Der Arbeitgeber ist nach dem Arbeitsschutzgesetz (ArbSchG) und der Biostoffverordnung (BioStoffV) verpflichtet, die Gesundheit der Mitarbeiter zu schützen.
- Die Gefährdungsbeurteilung: Der Arbeitgeber muss für jede Tätigkeit die biologischen Gefahren analysieren und Schutzstufen festlegen. Im Rettungsdienst bewegen wir uns meist in der Schutzstufe 2 (gelegentlich 3).
- Hygieneplan: Jede Wache muss über einen aktuellen, schriftlichen Hygieneplan verfügen. Dieser legt fest, wer wann was womit desinfiziert. Der Arbeitgeber muss die entsprechenden Desinfektionsmittel und Entsorgungssysteme (zum Beispiel stichfeste Kanülenabwurfbehälter) bereitstellen.
- Arbeitsmedizinische Vorsorge: Die Untersuchung nach dem Grundsatz G 42 (Tätigkeiten mit Infektionsgefährdung) ist für Notfallsanitäter Pflicht. Der Arbeitgeber muss diese Untersuchungen sowie alle notwendigen Impfungen (zum Beispiel Hepatitis B) kostenlos anbieten.
3. Impfschutz und Postexpositionsprophylaxe (PEP)
Prävention bedeutet auch, das Immunsystem auf den Ernstfall vorzubereiten oder nach einem Unfall sofort zu intervenieren.
- Hepatitis-B-Impfung: Sie ist der Standard im Rettungsdienst. Ein ausreichender Impfschutz (Titer-Kontrolle über 100 Internationale Einheiten pro Liter) schützt vor einer der häufigsten berufsbedingten Infektionen.
- Nadelstichverletzung (NSV): Wenn es trotz Vorsicht zu einer Verletzung mit einer gebrauchten Kanüle kommt, greift das Notfallprotokoll des Arbeitgebers.
- Sofortmaßnahmen: Die Wunde bluten lassen, intensiv mit Seife waschen und mit einem alkoholischen Desinfektionsmittel (mindestens 80 Prozent Ethanol) spülen.
- Meldung und PEP: Der Vorfall muss sofort dem Durchgangsarzt (D-Arzt) gemeldet werden. Bei hohem Risiko (zum Beispiel bekannter HIV-Status des Patienten) muss innerhalb von 2 Stunden eine Postexpositionsprophylaxe eingeleitet werden.
4. Psychosoziale Unterstützung durch den Arbeitgeber
Prävention endet nicht beim Virus; sie umfasst auch die psychische Integrität.
- PSNV-E: Der Arbeitgeber muss Strukturen schaffen, damit Einsatzkräfte nach belastenden Ereignissen professionelle Hilfe erhalten. Dies kann durch kollegiale Ansprechpartner oder externe Supervisoren geschehen.
- Entlastungsgespräche: Eine gelebte Fehlerkultur, die vom Arbeitgeber gefördert wird, senkt den psychischen Stress und verhindert Burnout-Erkrankungen.
💡 MERKE:
Händedesinfektion rettet mehr Leben als jeder Defibrillator; halte die 30 Sekunden Einwirkzeit ein. Der Arbeitgeber trägt die Kosten für Impfungen und Schutzausrüstung; fordere diese aktiv ein. Eine Nadelstichverletzung ist ein Arbeitsunfall; dokumentiere ihn sofort im Verbandbuch und beim D-Arzt. Die Gefährdungsbeurteilung ist die Basis deines sicheren Arbeitens; kenne die Schutzstufen deines Einsatzbereichs.
Literatur und Quellen für dieses Modul
- Bundesministerium für Arbeit und Sozialwesen [BMAS] (2013). Verordnung über Sicherheit und Gesundheitsschutz bei Tätigkeiten mit Biologischen Arbeitsstoffen (Biostoffverordnung - BioStoffV).(Anmerkung: Die zentrale Rechtsverordnung, die den Schutz vor Infektionen am Arbeitsplatz regelt).
- Robert Koch-Institut [RKI] (2022). Hygienemanagement im Rettungsdienst: Empfehlungen der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO).(Anmerkung: Die medizinisch-wissenschaftliche Basis für alle Desinfektions- und Schutzmaßnahmen in der Präklinik).
