Einleitung: Grundlagen der Patientenbeobachtung und patientenzentriertes Handeln
Der Mensch vor der Maschine
Herzlich willkommen zu diesem Modul! Wenn ihr bei einem Notfall eintrefft, ist die Versuchung riesig, dem Patienten sofort eine Blutdruckmanschette anzulegen, ihm Kabel auf die Brust zu kleben und auf den bunten Bildschirm eures Monitors zu starren.
Das ist ein schwerer Fehler! Wer nur auf den Monitor schaut, übersieht den Menschen. Die Zahlen auf dem Bildschirm sind immer nur eine Ergänzung zu dem, was ihr mit euren eigenen Sinnen wahrnehmt. Ein Patient, der leichenblass ist, kalten Schweiß auf der Stirn hat und Todesangst äußert, ist in absoluter Lebensgefahr, selbst wenn der Monitor in diesem Moment noch völlig normale Werte anzeigt. Die klinische Beobachtung steht immer an allererster Stelle.
Erste Säule: Grundsätzliches zur Patientenbeobachtung
Die Patientenbeobachtung beginnt in der allerersten Sekunde, in der ihr den Raum betretet, und sie endet erst, wenn ihr den Patienten im Krankenhaus an den Arzt übergebt. Ihr nutzt dafür systematisch alle eure Sinne.
- Das Sehen (Die visuelle Inspektion): Dies ist euer stärkster Sinn. Achtet auf die Hautfarbe: Ist sie rosig, blass, grau oder sogar bläulich verfärbt? Schwitzt der Patient stark? Welche Körperhaltung nimmt er ein? Sitzt er vornübergebeugt und stützt sich mit den Armen ab, weil er keine Luft bekommt? Krümmt er sich vor Schmerzen zusammen? Wie ist seine Mimik? Spiegelt sich Panik in seinen Augen?
- Das Hören (Die auditive Wahrnehmung): Hört genau hin, bevor ihr das Stethoskop auspackt. Pfeift oder brodelt die Atmung bereits hörbar auf Distanz? Kann der Patient noch ganze Sätze sprechen, oder ringt er nach jedem zweiten Wort nach Luft? Klingen seine Worte klar, oder lallt er wie bei einem Schlaganfall oder einer schweren Vergiftung?
- Das Fühlen (Die taktile Wahrnehmung): Eure Hände liefern lebensrettende Informationen. Fühlt sich die Haut extrem heiß und trocken an wie bei einem Hitzschlag? Oder ist sie eiskalt und feucht wie bei einem massiven Blutverlust? Ist der Puls am Handgelenk kräftig und gut spürbar, oder rast er als dünner, kaum tastbarer Faden unter euren Fingern?
- Das Riechen (Die olfaktorische Wahrnehmung): Eure Nase warnt euch. Riecht der Atem süßlich nach Nagellackentferner (Aceton)? Das ist ein klassisches Zeichen für eine lebensgefährliche Entgleisung bei der Zuckerkrankheit. Riecht ihr massiven Alkohol, oder nehmt ihr den Geruch von Urin oder Stuhl wahr, weil der Patient die Kontrolle über seine Schließmuskeln verloren hat?
Zweite Säule: Patientenzentriertes Handeln
Im Rettungsdienst arbeiten wir oft unter extremem Zeitdruck. Das verleitet dazu, den Patienten wie ein Werkstück zu behandeln, das schnell repariert und abtransportiert werden muss. Patientenzentriertes Handeln bedeutet jedoch das exakte Gegenteil: Wir rücken die individuellen Bedürfnisse, die Würde und die Ängste des Menschen in den absoluten Mittelpunkt unseres Handelns.
- Kommunikation auf Augenhöhe: Baut euch nicht in eurer großen Einsatzkleidung wie ein Turm über einem liegenden Patienten auf. Kniet euch hin. Begebt euch physisch auf seine Augenhöhe. Das nimmt extrem viel Angst und signalisiert Respekt.
- Transparenz und Einbeziehung: Erklärt jeden einzelnen Schritt, bevor ihr ihn durchführt! Sagt nicht einfach: „Ich steche Sie jetzt.“ Sagt stattdessen: „Ich werde Ihnen nun einen kleinen Zugang in die Armvene legen, damit wir Ihnen ein starkes Schmerzmittel geben können. Es wird kurz pieksen. “ Lasst den Patienten spüren, dass er die Kontrolle über seinen eigenen Körper behält.
- Wahrung der Intimsphäre und Würde: Auf der Straße oder im Treppenhaus gibt es keine Wände. Schirmt den Patienten vor den Blicken neugieriger Gaffer ab. Wenn ihr zur Untersuchung den Brustkorb entblößen müsst, tut dies so diskret wie möglich und deckt den Patienten sofort danach wieder mit einer warmen Decke zu.
- Empathie für den Ausnahmezustand: Was für euch der dritte Einsatz in eurer Schicht ist, ist für den Patienten der schlimmste Tag seines Lebens. Nehmt seine Ängste absolut ernst. Sätze wie „Stellen Sie sich nicht so an“ haben im Rettungsdienst absolut nichts verloren.
Dritte Säule: Spezielle Aspekte zur Beobachtung im Rettungsdienst
Die Präklinik (also das Arbeiten auf der Straße oder in Wohnungen) stellt euch bei der Beobachtung vor massive, spezielle Herausforderungen, die ein Krankenpfleger auf der Intensivstation so nicht hat.
- Fehlendes Licht und Lärm: Wenn ihr nachts bei Regen auf einer unbeleuchteten Landstraße arbeitet, seht ihr keine feinen Hautverfärbungen. Wenn um euch herum die Feuerwehr mit schwerem Gerät arbeitet, hört ihr keine feinen Atemgeräusche. Ihr müsst lernen, Umweltfaktoren auszublenden und euch blind auf eure Hände und euer Gefühl zu verlassen. Schafft euch wann immer möglich gute Rahmenbedingungen (zum Beispiel, indem ihr im hell beleuchteten, ruhigen Rettungswagen untersucht).
- Der kritische erste Eindruck (Die Blickdiagnose): Im Rettungsdienst müsst ihr innerhalb der ersten zehn Sekunden entscheiden, ob ein Patient kritisch krank ist oder nicht. Diese Blitzentscheidung nennt man „Sick or not sick“ (krank oder nicht krank). Dieser Eindruck entscheidet, ob ihr in Ruhe weiter untersucht, oder ob ihr sofort den Notarzt nachfordert und lebensrettende Sofortmaßnahmen einleitet.
- Die Dynamik des Verlaufs (Die Trendbeobachtung): Ein einzelner Blutdruckwert sagt fast gar nichts aus. Wichtig ist die Entwicklung! Wenn der Blutdruck bei der ersten Messung normal ist, bei der zweiten Messung nach zehn Minuten sinkt und bei der dritten Messung nach zwanzig Minuten extrem niedrig ist, habt ihr einen massiven Abwärtstrend erkannt. Ein Patient blutet vielleicht unsichtbar nach innen. Die kontinuierliche, wachsame Beobachtung der Veränderungen über die Zeit rettet Leben.
💡 MERKE:
Behandelt immer den Patienten, niemals nur den Monitor! Die Beobachtung mit allen Sinnen (Sehen, Hören, Fühlen, Riechen) ist eure wichtigste Diagnostik. Patientenzentriertes Handeln bedeutet Kommunikation auf Augenhöhe, absolute Transparenz bei allen Maßnahmen und die unbedingte Wahrung der Würde. Achtet im Rettungsdienst auf die Tücken von schlechtem Licht und Lärm und beurteilt immer den Trend (die Veränderung des Zustands über die Zeit), nicht nur einen einzelnen Messwert.
Literatur und Quellen für dieses Modul
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften: Nationale Versorgungsleitlinie (Patientenkommunikation und partizipative Entscheidungsfindung). (Das absolut bindende, offizielle Standardwerk in Deutschland dafür, wie medizinisches Personal mit Patienten kommunizieren, sie aufklären und ihre Würde wahren muss).
- Deutscher Berufsverband Rettungsdienst: Offizielle Muster-Algorithmen für die Notfallsanitäterausbildung. (Diese Algorithmen schreiben für ganz Deutschland vor, dass der allererste Schritt an jeder Einsatzstelle zwingend der erste klinische Eindruck und die Beobachtung ohne technische Hilfsmittel ist).
- Deutsches Netzwerk für Qualitätsentwicklung in der Pflege: Expertenstandard zur Förderung der physiologischen Gesundheit und Patientenbeobachtung. (Die staatlich anerkannte, wissenschaftliche Grundlage für die systematische Nutzung aller Sinne zur Beurteilung von Hautfarbe, Atmung, Bewusstsein und Schmerz).
_____________________________________________________________________________________
Einleitung: Monitoring und apparative Diagnostik der Vitalparameter
Die Verlängerung unserer Sinne
Herzlich willkommen zu diesem Modul! Wenn wir einen kritisch kranken Patienten im Rettungswagen haben, reichen unsere Augen und Hände allein nicht mehr aus, um feine Veränderungen über die Zeit zu dokumentieren. Wir benötigen verlässliche, kontinuierliche Messwerte. Das Monitoring (die dauerhafte Überwachung) und die apparative Diagnostik (die gezielte Messung mit Geräten) sind die technische Verlängerung unserer Sinne. Wir schauen uns nun die fünf wichtigsten Messverfahren an, die bei jedem Notfallpatienten zur absoluten Basisdiagnostik gehören.
1. Die Blutdruckmessung (Hämodynamik und Fehlerquellen)
Der Blutdruck ist der Druck, den das strömende Blut auf die Gefäßwände ausübt. Wir unterscheiden die manuelle Messung nach Riva-Rocci (mit Stethoskop) und die automatische, oszillometrische Messung durch den Monitor.
- Die manuelle Messung (Die Korotkoff-Geräusche): Wenn ihr die Manschette aufpumpt, drückt ihr die Schlagader im Arm komplett ab. Es fließt kein Blut mehr. Lasst ihr den Druck nun langsam ab, strömt das Blut irgendwann wieder pulsartig durch die verengte Stelle. Dieses turbulente Strömen erzeugt ein hörbares Pochen im Stethoskop – die sogenannten Korotkoff-Geräusche. Das allererste Pochen markiert den systolischen Wert. Wenn das Gefäß wieder komplett offen ist, verschwindet das Geräusch. Das ist der diastolische Wert.
- Die automatische Messung (Oszillometrie): Euer Monitor hat keine Ohren. Er misst die feinen Erschütterungen (Oszillationen) der Gefäßwand an der Manschette und errechnet den systolischen und diastolischen Wert nur anhand einer mathematischen Formel. Der einzig wirklich gemessene Wert des Monitors ist der mittlere arterielle Druck. Achtung: Bei starken Herzrhythmusstörungen (wie Vorhofflimmern) versagt diese Formel oft komplett. Hier müsst ihr zwingend manuell nachmessen!
- Die physikalische Fehlerquelle: Das Blutdruckgerät misst den Druck gegen den Widerstand der Manschette. Ist die Manschette für einen dicken Arm zu schmal, muss das Gerät einen massiven Überdruck aufbauen, um das Gewebe überhaupt zusammenzudrücken. Ihr messt dann fälschlicherweise einen extrem hohen Blutdruck und gebt dem Patienten vielleicht ein senkendes Medikament, das ihn in den Schock treibt. Zudem muss sich die Manschette zwingend auf Herzhöhe befinden. Ein hängender Arm erhöht den gemessenen Wert durch den hydrostatischen Druck der Blutsäule massiv.
2. Die Pulsoxymetrie (Lichtabsorption und die Pleth-Kurve)
Dieses Gerät ist keine Magie, sondern reine Physik. Es nutzt die Tatsache, dass Blut je nach Sauerstoffgehalt eine andere Farbe hat. Sauerstoffreiches Blut ist hellrot, sauerstoffarmes Blut ist dunkelrot.
- Das Messprinzip: Der Sensor sendet abwechselnd rotes und infrarotes Licht durch den Finger. Ein Empfänger auf der anderen Seite misst, wie viel Licht auf der anderen Seite ankommt. Hämoglobin (der rote Blutfarbstoff), das mit Sauerstoff beladen ist, schluckt Infrarotlicht. Leeres Hämoglobin schluckt rotes Licht. Der Monitor vergleicht beide Werte und berechnet so die prozentuale Sättigung.
- Die Plethysmographische Kurve (Der wichtigste Parameter!): Schaut niemals nur auf die nackte Zahl der Sauerstoffsättigung (zum Beispiel achtundneunzig Prozent)! Schaut immer auf die Pulskurve (die Pleth-Kurve) darunter. Diese Kurve zeigt euch bei jedem Herzschlag an, wie gut der Finger durchblutet wird. Ist die Kurve flach und zittrig, ist die periphere Durchblutung extrem schlecht (Zentralisation im Schock). Die angezeigte Zahl ist dann absolut wertlos. Nur wenn die Kurve schöne, gleichmäßige und hohe Berge schlägt, dürft ihr der Prozentzahl vertrauen.
- Tödliche Fallen: Wie im Grundmodul erwähnt, erkennt das Gerät Kohlenmonoxid nicht. Eine weitere Falle ist ein starker Blutverlust: Wenn ein Patient die Hälfte seines Blutes verloren hat, ist das noch verbliebene Blut vielleicht zu einhundert Prozent mit Sauerstoff gesättigt. Das Gerät piept freudig und zeigt perfekte Werte an, obwohl der Patient gerade innerlich verblutet. Die Pulsoxymetrie misst immer nur die Qualität (die Sättigung) des vorhandenen Blutes, aber niemals die Quantität (die Menge) des Blutes!
3. Kapnographie und Kapnometrie (Die Phasen der Atemkurve)
Die Messung des endtidalen Kohlendioxids (der Wert am Ende der Ausatmung) ist euer wichtigstes Überwachungsinstrument für den Stoffwechsel und die Beatmung. Die Kurve (das Kapnogramm) liefert euch tiefe Einblicke in die Lunge.
- Die vier Phasen der Kurve:
- Phase eins (Die Nulllinie): Der Patient beginnt auszuatmen. Zuerst kommt die Luft aus der Luftröhre, in der kein Gasaustausch stattfindet (der sogenannte anatomische Totraum). Der Kohlendioxid-Wert ist null.
- Phase zwei (Der steile Anstieg): Nun mischt sich die Luft aus den tiefen Lungenbläschen (den Alveolen) dazu. Der Kohlendioxid-Wert steigt steil nach oben an.
- Phase drei (Das Alveolarplateau): Jetzt atmet der Patient reine Luft aus den tiefsten Lungenbereichen aus. Die Kurve bildet ein waagerechtes Plateau. Der absolut höchste Punkt am Ende dieses Plateaus ist euer Messwert (normal sind fünfunddreißig bis fünfundvierzig Millimeter Quecksilbersäule).
- Phase vier (Der steile Abfall): Der Patient atmet wieder frische, kohlendioxidfreie Umgebungsluft ein. Die Kurve fällt sofort senkrecht auf die Nulllinie zurück.
- Das Haifischflossen-Profil: Wenn ein Patient Asthma hat, verkrampfen seine kleinen Atemwege. Er bekommt die Luft nicht mehr richtig heraus. Phase zwei steigt dann nicht mehr steil, sondern extrem flach und gebogen an, wie die Rückenflosse eines Hais. Diese Form ist eine absolute Blickdiagnose für ein massives Atemproblem!
- Die Erfolgskontrolle bei der Reanimation: Wenn ihr einen Patienten wiederbelebt, ist das Kohlendioxid euer Gradmesser für die Qualität eurer Herzdruckmassage. Wenn ihr nicht tief oder schnell genug drückt, transportiert das Blut kein Kohlendioxid zur Lunge. Fällt der Wert auf dem Monitor also ab, müsst ihr den Helfer, der gerade drückt, sofort austauschen!
4. Die Temperaturmessung (Kern- versus Schalentemperatur)
Der Körper ist kein gleichmäßig warmer Block. Wir unterscheiden streng zwischen der Schalentemperatur (der Haut) und der Kerntemperatur (den lebenswichtigen inneren Organen).
- Die Infrarotmessung im Ohr (Trommelfellmessung): Das Trommelfell wird vom selben Blutgefäß versorgt wie das Temperaturzentrum im Gehirn. Daher ist es ein exzellenter Messort für die Kerntemperatur. Der Fehler: Ihr müsst die Ohrmuschel zwingend leicht nach hinten und oben ziehen, um den Gehörgang zu begradigen. Zielt ihr stattdessen auf die kalte Wand des Gehörgangs, messt ihr fälschlicherweise eine massive Unterkühlung.
- Die Bedeutung in der Traumaversorgung: Ein schwerverletzter Patient (Polytrauma) kühlt auf der Straße extrem schnell aus, da er seine Temperaturregulation durch den Schock verliert. Eine Kerntemperatur unter vierunddreißig Grad Celsius führt dazu, dass die Blutgerinnungsfaktoren aufhören zu arbeiten. Die sogenannte letale Triade (das tödliche Dreieck) aus Unterkühlung, Übersäuerung und Blutgerinnungsstörung müsst ihr durch frühes Messen und aggressiven Wärmeerhalt (Wärmedecken, beheizte Infusionen) zwingend verhindern.
5. Die Blutzuckerbestimmung (Mikro-Ablauf der kapillären Blutentnahme)
Die Messung des Zuckerspiegels im Blut (der Glukose) ist eine absolute Standardmaßnahme. Der Teufel steckt hier jedoch in der handwerklichen Durchführung.
- Der korrekte Ablauf:
- Die Fingerkuppe wird desinfiziert. Wichtig: Das Desinfektionsmittel muss komplett an der Luft trocknen. Pustet niemals auf den Finger, sonst verteilt ihr eure eigenen Bakterien auf der Punktionsstelle! Restalkohol verdünnt den Bluttropfen und verfälscht das Messergebnis massiv.
- Stecht niemals direkt in die Mitte der Fingerkuppe (die sogenannte Tastbeere). Dort verlaufen die meisten Schmerznerven, und der Patient braucht diese Stelle später zum Greifen und Fühlen. Stecht immer seitlich in die Fingerkuppe!
- Wertet niemals den ersten Bluttropfen aus! Dieser enthält oft Gewebsflüssigkeit, die den Wert verfälscht. Wischt den ersten Tropfen mit einem sterilen Tupfer weg und lasst erst den zweiten Tropfen in den Teststreifen saugen.
- Klinische Unterscheidung: Eine Unterzuckerung (Werte unter sechzig Milligramm pro Deziliter) führt zu einer massiven Adrenalinausschüttung. Der Patient ist kaltschweißig, blass, zittert und hat einen rasenden Puls. Ein massiv erhöhter Blutzucker (zum Beispiel über vierhundert) verläuft meist schleichend. Der Patient ist ausgetrocknet, atmet tief und langsam und hat oft eine gerötete, warme Haut.
💡 MERKE:
Eine automatische Blutdruckmessung errechnet die Werte nur; im Zweifel immer manuell nachmessen! Vertraue der Sättigung auf dem Pulsoxymeter nur, wenn die Pleth-Kurve absolut gleichmäßig und stark ist. Die Kapnographie ist der unbestechliche Goldstandard für die Tubuslage und die Qualität der Reanimation. Verwerft bei der Blutzuckermessung immer den ersten Bluttropfen, um genaue Werte zu erhalten.
Literatur und Quellen für dieses Modul
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF): S-drei-Leitlinie zur Prähospitalen Notfallnarkose. (Dieses Dokument schreibt zwingend vor, dass die Kapnographie der absolute Goldstandard und Pflicht bei jeder Beatmung ist).
- Deutsche Diabetes Gesellschaft: Nationale Versorgungsleitlinie Therapie des Typ-eins-Diabetes. (Die offizielle Quelle für die Grenzwerte des Blutzuckers und das Vorgehen bei lebensgefährlicher Unterzuckerung).
- Europäischer Rat für Wiederbelebung (ERC): Offizielle Leitlinien zur Lebensrettung. (Definiert die Sättigungsziele bei der Sauerstoffgabe und warnt ausdrücklich vor den Fehlmessungen des Pulsoxymeters bei Kohlenmonoxid-Vergiftungen).
_____________________________________________________________________________________
Einleitung: Die Blutgasanalyse (Der tiefe Blick in den Stoffwechsel)
Die Wahrheit auf zellulärer Ebene
Herzlich willkommen zu diesem hochkomplexen Modul! Eine Pulsoxymetrie am Finger zeigt euch nur, ob Sauerstoff im Blut schwimmt. Sie sagt euch aber nicht, ob dieser Sauerstoff auch wirklich in den Körperzellen ankommt und ob die Zellen diesen verarbeiten können. Die Blutgasanalyse öffnet euch das Fenster zur Wahrheit: Ihr seht exakt, wie sauer das Blut ist, ob die Zellen ersticken und ob der Salzhaushalt des Herzens kurz vor dem Zusammenbruch steht.
1. Die Grundlagen: Venös versus Arteriell
Wenn der Arzt im Krankenhaus eine Blutanalyse macht, punktiert er oft eine Schlagader (eine Arterie) am Handgelenk. Auf der Straße im Rettungsdienst ist das extrem schwierig und zeitaufwendig. Daher nutzen wir fast immer venöses Blut, das wir direkt aus der Nadel ziehen, wenn wir dem Patienten einen Zugang in die Armvene legen.
- Der Unterschied: Arterielles Blut kommt direkt von der Lunge und ist frisch mit Sauerstoff beladen. Es ist perfekt, um die Lungenfunktion zu beurteilen. Venöses Blut hingegen kommt aus den Organen zurück. Es hat den Sauerstoff bereits abgegeben und ist voll mit Abfallprodukten (wie Kohlendioxid).
- Die Bedeutung für euch: Für die Beurteilung des Sauerstoffs ist venöses Blut nur bedingt brauchbar. Aber für die Beurteilung der Übersäuerung, des Kohlendioxids und der Gewebsnot (dem Laktat) ist venöses Blut aus dem Arm auf der Straße absolut hervorragend geeignet!
2. Der Säuregrad (Das absolute Gleichgewicht)
Der wichtigste Wert der gesamten Analyse ist der Säuregrad des Blutes (der sogenannte potentielle Wasserstoff-Wert). Der menschliche Körper funktioniert nur in einem extrem winzigen Wohlfühlbereich.
- Die Normwerte: Ein gesunder Mensch hat einen Wert zwischen sieben Komma fünfunddreißig und sieben Komma fünfundvierzig.
- Die Übersäuerung (Azidose): Fällt der Wert unter sieben Komma fünfunddreißig, wird das Blut sauer. Das passiert zum Beispiel, wenn der Patient nicht mehr atmet und das Kohlendioxid im Blut bleibt, oder wenn er im Schock ist. Eine schwere Übersäuerung ist lebensgefährlich! Eure Medikamente wirken nicht mehr, das Herz verliert seine Pumpkraft und die Blutgerinnung fällt komplett aus (denkt an die letale Triade beim schweren Unfall).
- Die Untersäuerung (Alkalose): Steigt der Wert über sieben Komma fünfundvierzig, ist das Blut zu basisch. Das passiert oft bei Panikattacken, wenn der Patient extrem schnell atmet (hyperventiliert) und dadurch zu viel Kohlendioxid aus der Lunge abpustet. Die Folge sind Krämpfe in den Händen und ein Kribbeln um den Mund herum.
3. Die Atemgase (Sauerstoff und Kohlendioxid)
Hier misst das Gerät den physikalischen Teildruck der Gase im Blut (den Partialdruck).
- Der Sauerstoffpartialdruck: Dieser Wert zeigt euch, wie viel Sauerstoff wirklich physikalisch im Blutplasma gelöst ist, unabhängig von den roten Blutkörperchen. Bei einer venösen Messung aus dem Arm ist dieser Wert naturgemäß sehr niedrig.
- Der Kohlendioxidpartialdruck: Dies ist euer direkter Beweis für die Qualität der Atmung! Ist der Wert extrem hoch (weit über fünfundvierzig Millimeter Quecksilbersäule), atmet der Patient nicht genug. Das Gas staut sich im Körper (zum Beispiel bei einer Medikamentenvergiftung oder schwerem Asthma). Ist der Wert sehr niedrig, atmet der Patient zu viel ab.
4. Der heimliche Killer: Das Laktat (Milchsäure)
Wenn ihr euch nur einen einzigen Wert für den präklinischen Schockraum merken wollt, dann diesen! Laktat ist ein Abfallprodukt. Es entsteht immer dann, wenn Zellen Energie verbrennen müssen, aber keinen Sauerstoff zur Verfügung haben (der sogenannte anaerobe Stoffwechsel).
- Die Warnlampe des Körpers: Ein normaler Laktatwert liegt unter zwei Millimol pro Liter. Wenn ein Patient massiv blutet, eine schwere Blutvergiftung (Sepsis) hat oder das Herz nicht mehr pumpt, ersticken die Körperzellen innerlich. Sie produzieren massenhaft Laktat.
- Die klinische Falle: Euer Monitor zeigt vielleicht noch einen normalen Blutdruck an, aber die Blutgasanalyse zeigt bereits einen Laktatwert von acht Millimol pro Liter. Das bedeutet: Der Körper stirbt bereits auf zellulärer Ebene, lange bevor der Blutdruck auf dem Monitor zusammenbricht! Das Laktat ist euer absoluter Frühwarn-Radar für den lebensgefährlichen Schock.
5. Die Elektrolyte (Der Fokus auf das Kalium)
Blut ist nicht nur Wasser und Zellen, sondern auch eine hochkomplexe Salzlösung. Das wichtigste Salz für euch auf der Straße ist das Kalium.
- Die elektrische Zündkerze: Kalium ist zwingend notwendig, damit das Herz regelmäßig schlägt und die Muskeln funktionieren. Der normale Bereich ist extrem eng (etwa drei Komma fünf bis fünf Komma null Millimol pro Liter).
- Die tödliche Entgleisung: Wenn die Nieren versagen, kann der Körper das Kalium nicht mehr ausscheiden. Der Wert steigt massiv an. Das Herz wird elektrisch instabil. Es kommt zu lebensgefährlichen Rhythmusstörungen und schließlich zum plötzlichen Herzstillstand. Ohne eine Blutgasanalyse könnt ihr diese unsichtbare Gefahr nicht erkennen!
6. Handwerkliche Fehlerquellen (Die Präanalytik)
Die beste Maschine nützt nichts, wenn ihr das Blut falsch abnehmt. Die Fehler passieren immer schon vor der eigentlichen Messung.
- Die Luftblase: Wenn ihr das Blut in die Spezialspritze zieht, darf dort absolut keine Luftblase verbleiben! Die normale Umgebungsluft enthält viel Sauerstoff und fast kein Kohlendioxid. Eine kleine Luftblase in der Spritze gleicht ihre Gase sofort mit dem Blut aus. Eure Probe zeigt dann fälschlicherweise viel zu gute Sauerstoffwerte an. Ihr müsst jede Luftblase sofort herausdrücken!
- Der Faktor Zeit: Das Blut in eurer Spritze lebt! Die roten Blutkörperchen verbrauchen weiterhin Sauerstoff und produzieren weiterhin Kohlendioxid und Laktat, auch wenn sie nicht mehr im Patienten sind. Wenn ihr die Spritze fünfzehn Minuten lang auf der Trage liegen lasst, bevor ihr sie in das Gerät steckt, misst das Gerät eine massive Übersäuerung, die im Patienten gar nicht existiert. Das Blut muss sofort und ohne jede Verzögerung analysiert werden!
💡 MERKE:
Auf dem Rettungswagen messen wir meist venöses Blut. Der Säuregrad zeigt euch das chemische Gleichgewicht an. Das Laktat ist euer absoluter Frühindikator für eine mangelnde Durchblutung und Gewebsnot (den Schock), lange bevor der Blutdruck sinkt. Analysiert das Blut immer sofort und drückt jede einzelne Luftblase aus der Spezialspritze, um keine tödlichen Fehlmessungen zu provozieren!
Literatur und Quellen für dieses Modul
- Bundesärztekammer: Richtlinie der Bundesärztekammer zur Qualitätssicherung laborärztlicher Untersuchungen. (Dies ist das absolute, staatlich anerkannte Regelwerk in Deutschland für jede Form der Blutanalyse. Es definiert bindend die strengen Vorgaben für die fehlerfreie Messung, die Kalibrierung der mobilen Geräte auf dem Rettungswagen und die Vermeidung von präanalytischen Fehlern, wie etwa Lufteinschlüssen in der Spritze).
- Deutsche Interdisziplinäre Vereinigung für Intensivmedizin und Notfallmedizin: Offizielle Empfehlungen zur präklinischen Notfallsonographie und Diagnostik. (Diese höchste fachliche Instanz der deutschen Notfallmedizin liefert die wissenschaftliche und medizinische Begründung, warum das Laktat, die Elektrolyte und der Säuregrad bei kritischen Schockpatienten bereits draußen auf der Straße zwingend gemessen werden müssen).
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften: S-drei-Leitlinie zur Polytrauma-Behandlung und Schwerverletztenbehandlung. (Das evidenzbasierte Standardwerk für die Unfallrettung. Diese Leitlinie verlangt explizit die schnelle Kontrolle des Säure-Basen-Haushalts und des Laktats, um die letale Triade aus Übersäuerung, Unterkühlung und Blutgerinnungsstörung bei Schwerverletzten rechtzeitig zu erkennen und zu stoppen).
_____________________________________________________________________________________
Einleitung: Grundlagen der Elektrokardiografie (Wie das Herz seinen eigenen Strom erzeugt)
Das elektrische Wunderwerk
Herzlich willkommen zu diesem Modul! Wenn ihr das Wort Elektrokardiogramm hört, denkt ihr wahrscheinlich sofort an komplizierte, zackige Linien auf einem Monitor und an dramatische Diagnosen wie den Herzinfarkt. Aber lasst uns einen großen Schritt zurücktreten. Bevor wir Kurven lesen können, müssen wir verstehen, was wir da eigentlich messen.
Das Herz ist eine mechanische Pumpe aus Muskelgewebe. Aber ein Muskel zieht sich niemals von alleine zusammen. Er braucht immer einen Befehl. Dieser Befehl ist reiner, echter elektrischer Strom. Das Elektrokardiogramm macht nichts anderes, als diese winzigen, körpereigenen Stromstöße an der Hautoberfläche aufzufangen und für uns sichtbar zu machen.
1. Die goldene Regel: Strom ist keine Mechanik
Bevor wir in die Tiefe gehen, müsst ihr den wichtigsten Leitsatz der gesamten Kardiologie verinnerlichen: Das Gerät zeigt euch immer nur die Elektrik, niemals die Mechanik!
Ihr könnt auf dem Monitor eine wunderschöne, regelmäßige elektrische Kurve sehen, aber der Herzmuskel des Patienten zuckt mechanisch vielleicht gar nicht mehr, weil er massiv verblutet ist. Das nennt man eine pulslose elektrische Aktivität. Die Kabel liegen zwar noch unter Strom, aber der Motor steht still.Deshalb gilt: Behandelt niemals nur den Monitor! Fühlt immer den Puls des Patienten mit euren eigenen Händen, um zu prüfen, ob der Strom auch wirklich in eine spürbare, mechanische Pump-Leistung umgesetzt wird.
2. Das Reizleitungssystem: Das körpereigene Kraftwerk
Das menschliche Herz ist ein absolutes Wunderwerk. Es ist nicht auf das Gehirn angewiesen, um zu schlagen. Es besitzt sein eigenes, eingebautes Stromnetz, das völlig autark arbeitet. Dieses System nennt man das Reizleitungssystem.
Es ist streng hierarchisch aufgebaut, wie in einer Firma:
- Der Sinusknoten (Der Direktor): Dieser winzige Nervenknoten sitzt ganz oben im rechten Vorhof des Herzens. Er ist der natürliche Taktgeber. In Ruhe feuert er mit einer Frequenz von 60 bis 100 elektrischen Impulsen pro Minute. Jeder gesunde Herzschlag nimmt hier seinen Anfang.
- Der Atrioventrikularknoten kurz AV-Knoten(Der Türsteher): Dieser Knoten liegt an der Grenze zwischen den oberen Vorhöfen und den unteren Herzkammern. Er fängt den Strom vom Direktor auf und hält ihn für den Bruchteil einer Sekunde fest. Warum? Damit die Vorhöfe genug Zeit haben, das Blut in die Kammern zu pressen, bevor sich diese zusammenziehen. Fällt der Direktor (der Sinusknoten) durch eine Krankheit aus, übernimmt dieser Türsteher als Notstromaggregat – dann allerdings nur noch mit 40 bis 60 Schlägen pro Minute.
- Das Kabelnetzwerk (His Bündel, Tawara Schenkel und Purkinje Fasern): Nachdem der Strom den Türsteher passiert hat, rast er über dicke Nervenkabel in die rechte und linke Herzkammer hinab. Diese Fasern verästeln sich im gesamten Herzmuskel. Sie sorgen dafür, dass sich die riesigen Herzkammern absolut zeitgleich und mit massiver Kraft zusammenziehen. Fällt alles andere aus, können diese Fasern als allerletzte Reserve noch 20 bis 40 Schläge pro Minute erzeugen.
3. Wie die Maschine misst: Die Kameras auf der Haut
Wir wissen nun, dass das Herz ständig winzige Stromstöße produziert. Wie bekommen wir diese auf den Monitor?
Körpergewebe besteht zu einem großen Teil aus Salzwasser. Salzwasser leitet Strom hervorragend. Der Strom aus dem Herzen breitet sich also durch den gesamten Brustkorb bis zur Haut aus.
- Die Elektroden: Wir kleben kleine Aufkleber (die Elektroden) auf die Arme, die Beine und den Brustkorb des Patienten. Unter diesen Aufklebern befindet sich ein spezielles Gel, das den elektrischen Kontakt zur Haut herstellt.
- Das Prinzip der Kamera: Stellt euch diese Elektroden wie kleine Videokameras vor, die auf das Herz schauen. Fließt der Strom im Herzen genau auf eine solche Kamera zu, zeichnet der Monitor einen Ausschlag nach oben auf. Fließt der Strom von der Kamera weg, zeichnet der Monitor einen Ausschlag nach unten auf.
- Das Gesamtbild: Wenn wir den Patienten an einen modernen Monitor anschließen, nutzen wir zehn verschiedene Klebe-Elektroden. Aus diesen zehn Messpunkten errechnet der Computer zwölf verschiedene Blickwinkel auf das Herz (das standardisierte Zwölf Kanal Elektrokardiogramm). So können wir die Vorderwand, die Seitenwand und die Unterseite des Herzens gleichzeitig elektrisch überwachen.
💡 MERKE:
Das Elektrokardiogramm misst ausschließlich die elektrischen Ströme des Herzens, nicht die tatsächliche mechanische Pumpkraft. Fühlt daher immer den Puls! Der Sinusknoten ist der natürliche Taktgeber und erzeugt in Ruhe sechzig bis einhundert Schläge pro Minute. Die Klebe-Elektroden auf der Haut wirken wie Kameras, die den Stromfluss aus verschiedenen Blickwinkeln beobachten.
Einleitung: Elektrokardiografie und detaillierte Rhythmus-Interpretation
Das Erkennen von Mustern und Pathologien
Herzlich willkommen zur Königsdisziplin! Die Interpretation eines Elektrokardiogramms (EKG) wirkt am Anfang wie das Entziffern von Hieroglyphen. Aber es ist reine, anatomische Logik. Ein EKG ist nicht einfach nur eine Kurve; es ist eine millimetergenaue Aufzeichnung davon, wie sich Ionen (Natrium, Kalium, Calcium) an den Zellmembranen des Herzmuskels verschieben (Depolarisation und Repolarisation).
Wir schauen uns zuerst an, wie wir die Kameras exakt positionieren, definieren dann den perfekten Normalzustand bis in die Millisekunde und sezieren danach die lebensgefährlichen Abweichungen.
1. Die exakte Anlage des 12-Kanal-EKGs und die Vektoren
Um 12 verlässliche Blickwinkel auf das 3D-Organ Herz zu erhalten, müssen wir 10 Kabel kleben. Diese 12 Ableitungen teilen wir gedanklich in zwei Ebenen auf:
Die Frontalebene (Extremitätenableitungen nach Einthoven und Goldberger):Diese 6 Ableitungen (I, II, III sowie aVR, aVL, aVF) schauen von vorne, unten und der Seite auf das Herz (wie ein Rad, der sogenannte Cabrera-Kreis). Geklebt wird nach dem Ampel-Schema an die Extremitäten:
- Roter Stecker: Rechter Arm
- Gelber Stecker: Linker Arm
- Grüner Stecker: Linkes Bein
- Schwarzer Stecker: Rechtes Bein (Erdung)
Die Horizontalebene (Brustwandableitungen nach Wilson):Diese 6 Ableitungen (V1 bis V6) schneiden den Brustkorb gedanklich quer durch und schauen präzise auf die Vorder- und Seitenwand der linken Herzkammer. Wenn ihr diese nur einen Zentimeter zu hoch oder zu tief klebt, verschiebt ihr den Blickwinkel massiv und simuliert Kurven, die einen Herzinfarkt vortäuschen!
Die anatomisch korrekten Klebepunkte lauten:
- V1: Im 4. Interkostalraum (ICR – der vierte Zwischenrippenraum) direkt rechts neben dem Sternum (dem Brustbein).
- V2: Im 4. ICR direkt links neben dem Sternum.
- V3: Exakt in der Mitte auf einer gedachten Linie zwischen V2 und V4. (Daher wird V3 immer erst nach V4 geklebt!)
- V4: Im 5. ICR in der linken Medioklavikularlinie (die senkrechte Linie genau durch die Mitte des linken Schlüsselbeins, beim Mann oft auf Höhe der Brustwarze).
- V5: Auf exakt derselben horizontalen Höhe wie V4, in der vorderen Axillarlinie (wo der große Brustmuskel am Armansatz endet).
- V6: Ebenfalls auf derselben horizontalen Höhe wie V4 und V5, in der mittleren Axillarlinie (direkt unter der Mitte der Achselhöhle).
2. Der Ausgangspunkt: Der Sinusrhythmus und die Normzeiten
Bevor wir das Kranke erkennen, müssen wir das Gesunde definieren. Ein EKG wird auf Millimeterpapier gedruckt (Schreibgeschwindigkeit meist 25 mm/s oder 50 mm/s). Ein normaler Sinusrhythmus muss zwingend folgende Kriterien und Zeiten erfüllen:
- Die P-Welle: Vor jedem QRS-Komplex gibt es eine positive, weiche Welle. Das beweist, dass der Sinusknoten gefeuert hat und die Vorhöfe kontrahieren (Vorhofdepolarisation).
- Die PQ-Zeit (120 - 200 ms): Die Strecke vom Anfang der P-Welle bis zum Beginn des QRS-Komplexes. Hier hält der AV-Knoten den Strom auf. Ist sie länger als 200 ms (5 kleine Kästchen bei 25 mm/s), liegt ein AV-Block vor.
- Der QRS-Komplex (unter 120 ms): Der steile Ausschlag, wenn die dicken Herzkammern feuern. Er muss schmal sein (unter 120 ms). Ist er breiter, muss sich der Strom mühsam über Umwege durch den Muskel quälen (ein sogenannter Schenkelblock).
- Die ST-Strecke: Sie muss auf der isoelektrischen Linie (der absoluten Nulllinie) verlaufen.
- Die T-Welle: Ein weicher Hügel nach dem QRS-Komplex. Hier erholt sich die Herzkammer elektrisch (Repolarisation).
- Die Herzfrequenz (HF): Liegt in Ruhe zwischen 60 und 100/min. (Unter 60 = Bradykardie, über 100 = Tachykardie). Der Rhythmus ist absolut regelmäßig.

3. Der Herzinfarkt (Ischämie, Lokalisation und Schenkelblöcke)
Ein Herzinfarkt (Myokardinfarkt) bedeutet den Verschluss eines Herzkranzgefäßes. Der Muskel erstickt (Ischämie).
- Der STEMI (ST-Strecken-Hebungs-Myokardinfarkt): Das Gefäß ist zu 100 % verschlossen. Der Muskel stirbt in der gesamten Wanddicke ab (transmuraler Infarkt). Ihr seht im EKG die klassische ST-Hebung: Die ST-Strecke hebt sich aus der Nulllinie nach oben heraus und verschmilzt oft mit der T-Welle zu einem monströsen Buckel (Erstickungs-T oder Pardee-Q im Verlauf).
- Der NSTEMI (Nicht-ST-Strecken-Hebungs-Myokardinfarkt): Das Gefäß ist fast komplett zu, aber es tröpfelt noch minimal Blut hindurch (Innenschicht-Infarkt). Das Tückische: Ihr seht keine ST-Hebung! Die Kurve sieht normal aus oder zeigt ST-Senkungen bzw. T-Negativierungen (nach unten gerichtete T-Wellen). Wenn der Patient typische Brustschmerzen (Angina Pectoris) hat, ist er ein Notfall, auch wenn das EKG "normal" wirkt! Der endgültige Beweis ist erst das Troponin (Herz-Enzym) im Krankenhauslabor.
Die Infarktlokalisation (Wo ist das Gefäß zu?):Da ihr 12 Kameras habt, könnt ihr der Klinik genau sagen, wo der Infarkt stattfindet:
- Vorderwandinfarkt (RIVA-Gefäß verschlossen): ST-Hebungen in V1, V2, V3 und V4.
- Seitenwandinfarkt (RCX-Gefäß verschlossen): ST-Hebungen in I, aVL, V5 und V6.
- Hinterwandinfarkt / Inferiorer Infarkt (RCA-Gefäß verschlossen): ST-Hebungen in II, III und aVF. (Achtung: Bei inferioren Infarkten ist oft auch der rechte Vorhof betroffen, was den RR-Wert extrem abfallen lassen kann, wenn ihr gefäßerweiternde Medikamente wie Nitro gebt!).

Der Linksschenkelblock (LSB):Manchmal reißt das linke Hauptstromkabel (der linke Tawara-Schenkel) ab. Der QRS-Komplex wird extrem breit (über 120 ms) und plump. Wichtig: Ein neu aufgetretener Linksschenkelblock bei einem Patienten mit Brustschmerzen wird in der Notfallmedizin exakt so behandelt wie ein akuter STEMI!
4. Rhythmen des Kreislaufstillstands
Wenn das Herz kein Blut mehr pumpt, gibt es elektrische Bilder, die völlig unterschiedliche Behandlungen erfordern.
- Kammerflimmern (VF - Ventricular Fibrillation): Der Herzmuskel zuckt unkoordiniert wie ein Sack voller Würmer. Ihr seht auf dem EKG eine wilde, chaotische, zittrige Wellenlinie ohne jede Struktur. Therapie: Sofortige Defibrillation (Schock), um alle Zellen gleichzeitig zu depolarisieren und dem Sinusknoten einen Neustart zu ermöglichen!

- Pulslose Ventrikuläre Tachykardie (pVT): Die Herzkammer schlägt rasend schnell (breite, sägezahnartige QRS-Komplexe), ist mechanisch aber so schnell, dass sie sich nicht mehr mit Blut füllen kann. Der Patient hat keinen Puls. Therapie: Ebenfalls sofortige Defibrillation!

- Asystolie (Die Nulllinie): Das Herz ist elektrisch und mechanisch komplett tot. Ein flacher Strich. Therapie: Nur Herzdruckmassage und Adrenalin. Niemals defibrillieren!

- Pulslose elektrische Aktivität (PEA): Das EKG zeigt einen wunderschönen, fast normalen Rhythmus (z. B. Sinusrhythmus), aber der Patient hat keinen Puls. Der Muskel ist mechanisch abgekoppelt (z. B. durch extremes Verbluten oder eine massive Lungenembolie). Therapie: Drücken, Adrenalin und zwingend die Ursache suchen (4Hs und HITS)! Auch hier bringt ein Schock nichts.
5. Das Vorhofflimmern (VHF / Absolute Arrhythmie)
Die häufigste Rhythmusstörung bei älteren Menschen. Der Sinusknoten feuert nicht mehr sauber; stattdessen kreisen hunderte kleine Mikro-Stromstöße chaotisch durch den Vorhof.
- Das Bild: Ihr findet absolut keine P-Wellen mehr. Die isoelektrische Grundlinie zittert (sogenannte f-Wellen). Das Hauptmerkmal: Der AV-Knoten lässt diese chaotischen Impulse völlig unregelmäßig in die Herzkammern durch. Der Abstand der R-Zacken zueinander (RR-Intervall) ist von Schlag zu Schlag unterschiedlich lang -> Absolute Arrhythmie.
- Tachyarrhythmie vs. Bradyarrhythmie: Schlägt das Herz dabei rasend schnell (HF > 100/min), sprechen wir von einer Tachyarrhythmia absoluta (TAA). Ist der AV-Knoten ermüdet und lässt nur wenig durch (HF < 60/min), ist es eine Bradyarrhythmia absoluta (BAA).
- Die Gefahr: Da der Vorhof nur flimmert und nicht richtig pumpt, steht das Blut in den Herzohren still. Es bilden sich Thromben (Blutgerinnsel). Springt das Herz spontan in den normalen Sinusrhythmus zurück, schießt dieses Gerinnsel ins Gehirn -> schwerer Schlaganfall!
6. Extrasystolen (SVEB und VEB)
Manchmal funkt eine einzelne, übermütige Zelle dazwischen und löst einen Extraschlag aus.
- Supraventrikuläre Extrasystole (SVEB): Der Fehl-Strom kommt von "oben" (Vorhof). Der QRS-Komplex im EKG ist genauso schmal wie die anderen. Meist harmlos.
- Ventrikuläre Extrasystole (VEB): Eine Zelle tief unten in der Herzkammer feuert. Da der Strom nicht das schnelle Kabelnetzwerk nutzt, sondern sich durch den langsamen Muskel quält, ist der entstehende QRS-Komplex im EKG extrem breit und deformiert. Darauf folgt oft eine kompensatorische Pause. Treten diese VEBs in Paaren auf oder folgt auf jeden Normalschlag eine VEB (Bigeminus), droht das Herz ins Kammerflimmern abzugleiten.
7. Die AV-Blöcke (Der Türsteher streikt)
Der AV-Knoten lässt den Strom vom Vorhof in die Herzkammer entweder zu langsam oder gar nicht durch.
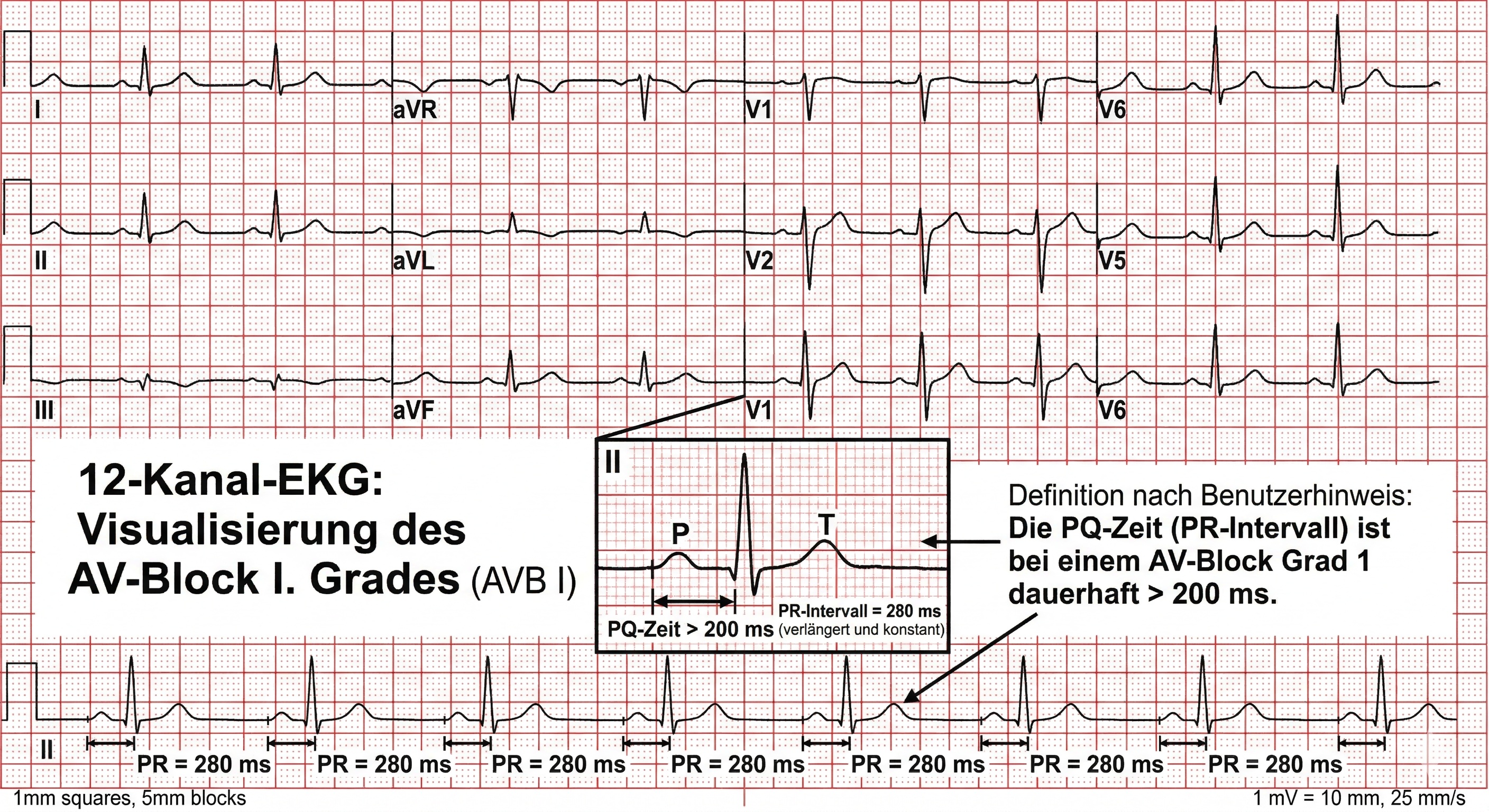
- AV-Block I° (Grad 1): Jeder Stromimpuls kommt durch, aber extrem langsam. Die PQ-Zeit ist dauerhaft > 200 ms. Meist harmlos, bedarf keiner akuten Therapie.
- AV-Block II° Typ Wenckebach (Mobitz I): Der AV-Knoten ermüdet von Schlag zu Schlag. Die PQ-Zeit wird immer länger und länger, bis ein Schlag (QRS-Komplex) schließlich komplett ausfällt. Danach erholt er sich und das Spiel beginnt von vorn.

- AV-Block II° Typ Mobitz (Mobitz II): Hochgefährlich! Die PQ-Zeit ist konstant (normal oder verlängert), aber völlig unvorhersehbar fällt plötzlich jeder zweite oder dritte QRS-Komplex aus (2:1- oder 3:1-Blockierung). Dieser Block kann jederzeit in einen kompletten Herzstillstand übergehen!

- AV-Block III° (Der komplette Block): Absolute Lebensgefahr! Der Türsteher hat komplett dichtgemacht. Kein Impuls kommt mehr aus dem Vorhof an. Die Vorhöfe schlagen in ihrem Takt (z. B. 80/min), und die Kammern werfen ihr tiefes Notstromaggregat an und schlagen völlig unabhängig davon (Ersatzrhythmus mit oft nur 20-40/min und sehr breiten Kammerkomplexen). Der Patient hat massiven Schwindel oder ist bewusstlos -> Sofortiges Pacing (externer Herzschrittmacher auf die Haut kleben) und Atropin/Adrenalin!

💡 MERKE:
- Das EKG misst nur Spannung, niemals die Auswurfleistung! Fühlt bei PEA-Verdacht immer den Puls!
- Ein STEMI erfordert den sofortigen Transport ins Herzkatheterlabor (ST-Hebungen checken!). Ein NSTEMI ist klinisch genauso gefährlich, auch wenn das EKG unauffällig scheint.
- Vorhofflimmern erkennt man am Fehlen der P-Wellen und der unregelmäßigen Kammeraktion (Absolute Arrhythmie).
- Bei einem AV-Block III° sind Vorhof und Kammer komplett entkoppelt – der Patient braucht zwingend einen Schrittmacher!
Literatur und Quellen für dieses Modul
- Deutsche Gesellschaft für Kardiologie: Nationale Versorgungsleitlinie zur Diagnose und Behandlung des akuten Koronarsyndroms mit S T Hebung. (Die höchste und absolut bindende kardiologische Leitlinie in Deutschland. Sie definiert exakt, wie breit und hoch eine S T Hebung in Millimetern sein muss, um als Herzinfarkt diagnostiziert zu werden, und welche Ableitungen wohin schauen).
- Europäischer Rat für Wiederbelebung (European Resuscitation Council): Offizielle Leitlinien zu lebensrettenden Maßnahmen bei Rhythmusstörungen. (Dieses internationale Standardwerk definiert die lebensgefährlichen Rhythmen wie Kammerflimmern und Kammertachykardie sowie die daraus resultierende Notwendigkeit der elektrischen Defibrillation).
- Deutsche Herzstiftung: Wissenschaftliche Publikationen zum Erregungsbildungssystem und Erregungsleitungssystem. (Liefert die anatomische und physiologische Grundlage, um die Funktion von Sinusknoten, Atrioventrikularknoten und Purkinje Fasern rechtssicher zu lehren).
_____________________________________________________________________________________
Einleitung: Herzschrittmacher, Kardioverter und therapeutische Elektrotherapie im Rettungsdienst
Die externen und internen Stromquellen
Herzlich willkommen zu diesem umfassenden Praxis-Modul! Bis jetzt haben wir uns mit dem körpereigenen Stromnetz des Herzens beschäftigt. Doch was passiert, wenn das Herz mechanisch oder elektrisch so instabil wird, dass wir Energie von außen zuführen müssen?
Als Notfallsanitäter müsst ihr strikt zwischen zwei Szenarien unterscheiden:
- Der implantierte Wächter: Der Patient hat bereits einen Computer unter der Haut (Schrittmacher oder ICD), der versagt oder fehlfunktioniert.
- Die externe Elektrotherapie: Ihr selbst müsst Energie über euren Monitor therapeutisch einsetzen, basierend auf den Algorithmen der SAA (Standard-Arbeits-Anweisungen) und BPR (Behandlungspfade Rettungsdienst), wie zum Beispiel in Nordrhein-Westfalen.
1. Implantierte Wächter: Die Funktionen im Überblick
Wenn der Sinusknoten streikt oder das Herz zu lebensgefährlichem Kammerflimmern neigt, pflanzt die Kardiologie kleine Computer (HSM oder ICD) unter das linke oder rechte Schlüsselbein.
- 1.1 Der Herzschrittmacher (Pacemaker - HSM): Er wird implantiert, wenn das Herz chronisch zu langsam schlägt (Bradykardie mit HF < 60/min) oder AV-Blöcke vorliegen. Er arbeitet meist im Demand-Modus: Er beobachtet das Herz und feuert nur dann (Pacing), wenn die eigene Herzfrequenz unter einen einprogrammierten Grenzwert fällt. Im EKG seht ihr winzige, nadelfeine Schrittmacher-Spikes vor den P-Wellen oder den QRS-Komplexen.
- 1.2 Der ICD (Kardioverter-Defibrillator): Er ist der eingebaute Notarzt für Kammerflimmern und ventrikuläre Tachykardien (VT). Erkennt er Kammerflimmern, lädt er sich auf und gibt einen massiven, internen Stromstoß direkt in den Herzmuskel ab. Der wichtigste Notfall ist die Fehlfunktion (Inadäquate Schockabgabe): Das Gerät schockt den wachen Patienten grundlos. Das fühlt sich an wie ein brutaler Pferdetritt vor die Brust.
2. Reanimation und Reanimationstechnik bei Implantat-Patienten
Zwei Mythen müssen wir zwingend klären.
- Angst vor dem Schock: Die Energie des ICDs ist für Helfer bei der Herzdruckmassage für die Helfer sicher. Ihr dürft keine Zeit durch Zögern verlieren!
- Externe Defibrillation (Die 8-cm-Regel): Wenn ihr extern defibrillieren müsst, klebt eure großen Defibrillator-Pads niemals direkt über die Beule des implantierten Geräts. Haltet immer mindestens 8 bis 10 cm Abstand zum Implantat.
3. Der Ringmagnet: Die Geheimwaffe
Auf fast jedem Rettungswagen liegt ein spezieller Ringmagnet. Wenn ihr diesen Magneten fest von außen auf die Haut über den implantierten ICD oder HSM legt, passieren je nach Gerät zwei unterschiedliche Dinge:
- Beim Herzschrittmacher: Der Magnet schaltet die Sensor-Funktion aus. Er feuert stur mit einer festen Frequenz (oft 85/min), was nützlich ist, wenn Störquellen das Gerät verwirren.
- Beim ICD (Lebensrettend!): Wenn ein ICD spinnt und dem wachen Patienten alle 30 Sekunden schmerzhafte Schocks verpasst, beendet der Magnet die Schockabgabe sofort! Die Schrittmacherfunktion bleibt erhalten. Nimmt man den Magneten wieder herunter, ist der ICD sofort wieder scharfgeschaltet.
4. Akute Elektrotherapie durch den Rettungsdienst (BPR-Algorithmen NRW)
Manchmal hat der Patient kein Implantat, aber sein Rhythmus ist so instabil, dass ihr mit Medikamenten nicht schnell genug seid. Dann müsst ihr selbst Energie von außen zuführen. Die SAA Bradykardie und SAA Tachykardie (wie im Beispiel NRW) definieren hierfür klare Indikationen und Mikro-Abläufe.
4.1 Die externe Schrittmachertherapie (Pacing) bei Bradykardie
- Die Indikation (BPR Bradykardie): Wenn ein Patient eine instabile Bradykardie (HF < 60/min) mit Instabilitätszeichen (Schock, Bewusstseinsstörung, Synkope, Myokardischämie, schwere Herzinsuffizienz) hat und Medikamente (Atropin, Epinephrin) versagen.
- Die absolute Gefahr (BPR Erläuterungen): Pacing ist bei einem Patienten mit bestehender Asystolie-Gefahr (z. B. AV-Block II Typ Mobitz, AV-Block III mit breitem QRS, kürzliche Asystolie, ventrikuläre Pausen > 3 sek) zwingend indiziert. Ihr müsst sofort die Bereitschaft für die transkutane Stimulation durch Aufkleben der Stimulations-Elektroden herstellen. * Die Durchführung: Ihr klebt die großen Pacing-Pads (zwingend Anterior-Posterior), wählt einen asynchronen Modus (z. B. V00) und passt die Frequenz und Stromstärke an, bis ein elektrischer und mechanischer Capture (Puls tastbar) erreicht ist.
- Kritischer Punkt (BPR Erläuterungen - Schmerztherapie!): Transkutanes Pacing ist extrem schmerzhaft! Die BPR NRW schreiben daher zwingend vor: Im Rahmen einer Schrittmachertherapie muss in der Regel eine Schmerztherapie erfolgen, insbesondere wenn sich der Bewusstseinszustand darunter bessert. Ihr müsst den Patienten also adäquat analgesieren und sedieren!
4.2 Die elektrische Kardioversion bei Tachykardie
- Die Indikation (SAA Tachykardie): Wenn ein Patient eine instabile Tachykardie mit erhaltenem Puls und Instabilitätszeichen hat. Die SAA Tachykardie definiert die elektrische Kardioversion als Mittel der Wahl bei Bewusstlosigkeit aufgrund der Tachykardie. * Die Durchführung (Kritischer Punkt - Synchroner Schock): Dies ist ein synchroner Schock. Ihr müsst am Monitor die "Synch"-Funktion aktivieren. Das Gerät sucht dann die R-Zacke des EKG-Rhythmus und gibt den Schock exakt in diesem Moment ab, um die vulnerable Phase der Herzaktion zu vermeiden. Ihr klebt die Pads, wählt die Energie und gebt den Schock ab.
- Unterscheidung der Rhythmen: Die BPR Tachykardie unterscheidet nach der QRS-Breite. Eine Breitkomplextachykardie (> 120 ms) braucht im Allgemeinen eine höhere Schock-Energie als eine Schmalkomplextachykardie.
💡 MERKE:
- ICD-Patienten reanimieren ist für Helfer sicher; bei externer Defibrillation min. 8 bis 10 cm Abstand zum Implantat halten.
- Ein Ringmagnet stoppt die schmerzhaften Schocks eines fehlfunktionierenden ICDs sofort!
- Die SAA Bradykardie erfordert Pacing bei Instabilität; zwingend inklusive Schmerztherapie!
- Die SAA Tachykardie erfordert die elektrische Kardioversion als Mittel der Wahl bei Bewusstlosigkeit aufgrund der Tachykardie (Monitor zwingend synchronisieren!).
Deine offiziellen, rechtssicheren Quellen für dieses Modul
- Länder-AG SAA und BPR 2025(Nordrhein-Westfalen): Algorithmus Instabile Bradykardie, Instabile Tachykardie (Puls erhalten) und Erläuterungen. (Das absolut bindende, offizielle Regelwerk in diesem Bundesland. Es definiert exakt die Indikationen für Pacing, Kardioversion, die Notwendigkeit der Schmerztherapie beim Pacing und die Energieunterschiede bei Tachykardie-Formen).
- Deutsche Gesellschaft für Kardiologie (DGK): Leitlinie zur Implantation und Nachsorge von HSM und ICD. (Die Fachreferenz für die Funktion der implantierten Geräte und die Magnet-Intervention).
- Europäischer Rat für Wiederbelebung (ERC): Leitlinien zu lebensrettenden Basismaßnahmen. (Dieses Standardwerk klärt den ICD-Schockmythos und den genauen Abstand der Defibrillator-Pads).
